О некоторых нюансах КОЛОНОСКОПИИ.
Хотя колоноскопия — золотой стандарт обследования толстой кишки, многие до сих пор побаиваются или стесняются этой процедуры. Кому и зачем требуется данное исследование
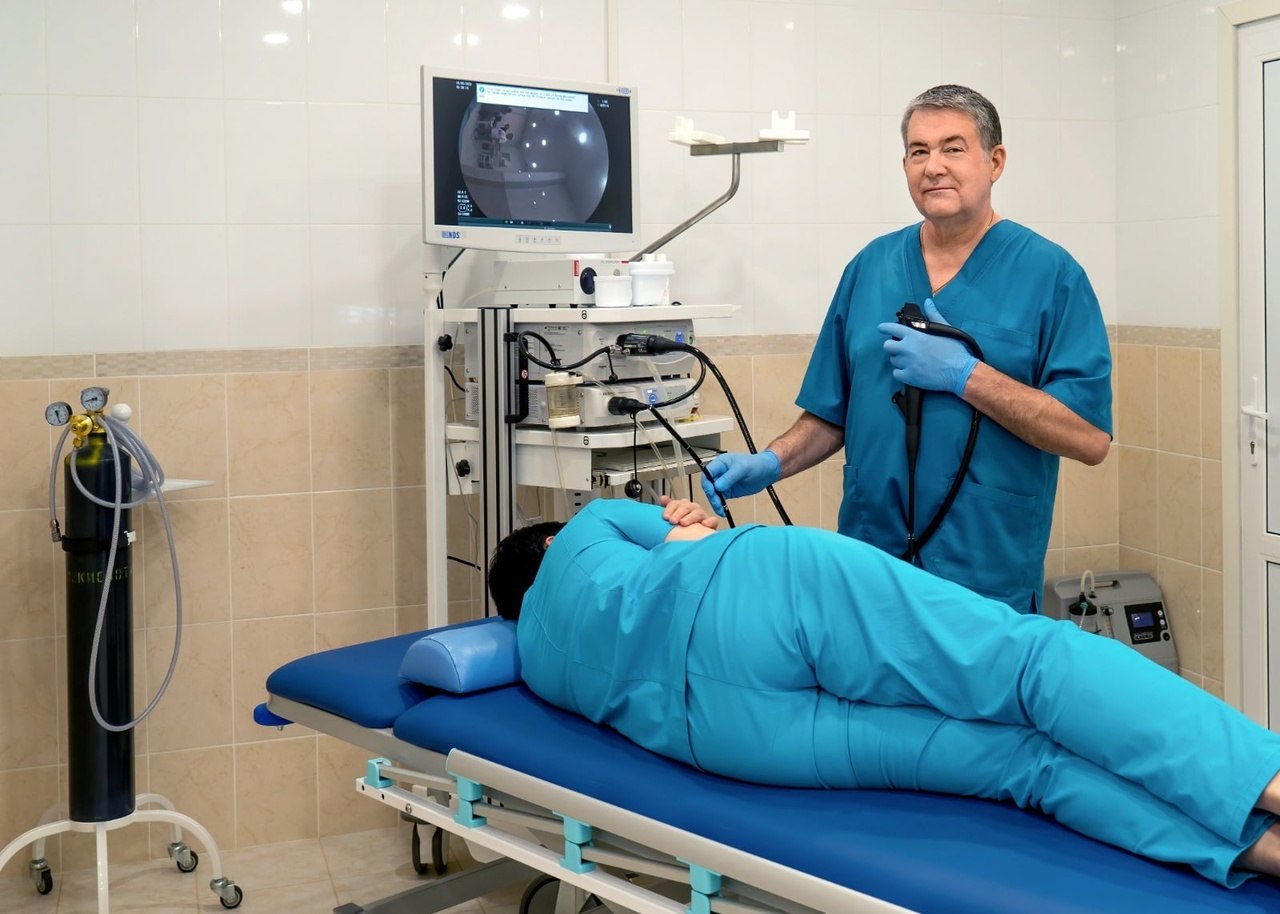
Колоноскопия – это не только осмотр стенок кишки при помощи гибкого прибора-колоноскопа. В ходе процедуры можно выполнить и лечебные вмешательства – от взятия биопсии (кусочков слизистой оболочки) до удаления крупных новообразований из кишки.
ВАЖНО!
Раком кишечника в 80–90% случаев болеют люди старше 60 лет. Поэтому обследоваться рекомендуется на 10 лет раньше, когда чаще всего появляется предраковая патология – мелкие доброкачественные новообразования (полипы). Первую колоноскопию лучше провести в 40–45, а потом повторять её каждые 5 лет. Если в семье были случаи колоректального рака, обследоваться надо за 10 лет до того возраста, в котором у родственника обнаружили новообразование.
Когда делать?
Основное опасение пациентов, задумывающихся о колоноскопии, – колоректальный рак. Обнаружить его неинвазивными методами (например, лучевыми) пока невозможно, так как ни рентген, ни КТ не «видят» небольших опухолей кишки, а часто не замечают и крупные, но плоские опухоли. Даже если врач что-то заподозрит, пациенту всё равно придётся делать колоноскопию для уточнения диагноза. Колоноскопия позволяет не просто обнаружить проблемы в кишке, но и сразу от них избавиться. Если хирург найдёт полипы, он их немедленно удалит.
Как решиться?
Среди очевидных показаний для колоноскопии – немотивированное похудение и снижение уровня гемоглобина, появление крови в стуле, чередование запоров и поносов или внезапные запоры. А ещё – «пороговый» возраст, семейный анамнез, вредные привычки (курение – значимый фактор риска колоректального рака).
Про кровь на туалетной бумаге стоит сказать отдельно. Её причиной могут быть не только увеличенные геморроидальные вены, но и дивертикулы в толстой кишке, и язвенный (а также другие) колит, и крупные полипы, и, к сожалению, рак. Разобраться в этих проблемах (и часть из них устранить) однозначно поможет колоноскопия. И лучше не ждать симптомов, а после 40–45 лет пройти исследование.
Зачем и кому это нужно?
Воспалительные заболевания кишечника (язвенный колит, болезнь Крона и прочие), предопухолевые и опухолевые поражения, дивертикулярная болезнь кишки, хронические запоры и даже синдром раздражённой кишки (СРК) требуют подтверждения с помощью колоноскопии.
Противопоказаний к процедуре минимум, и все они связаны с крайне тяжёлым состоянием обследуемого (например, острые фазы инфаркта и инсульта, острая почечная или печёночная недостаточность и т. п.). Даже непроходимость при кровотечении из толстой кишки вопреки заблуждению не является препятствием.
Будет ли больно?
Любое эндоскопическое вмешательство в какой-то мере дискомфортно. При этом гастроскопия фактически безболезненна, а вот колоноскопия может вызывать боль. Например, если у пациента слишком длинная кишка, или этот орган нетипично расположен в брюшной полости, или есть спайки в животе после множества операций (особенно гинекологических). И наконец, боль порой причиняет неопытность эндоскописта.
По данным тех стран, где наркоз при колоноскопии применяют лишь по специальным показаниям, частота болезненных ощущений, на которые жалуются пациенты, составляет примерно 20%. Там, где системы здравоохранения могут себе позволить делать колоноскопию «во сне», люди более уверенно и охотно идут на повторные исследования. Тем более что колоноскопия – процедура достаточно интимная, и для многих стеснение может стать барьером для диагностики.
Для врача же главное – добиться информативности исследования, не отвлекаясь на причитания пациента. Поэтому лучше проводить эндоскопию под медикаментозным сном.
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
МЦ «Надежда» на Металлургов 19 «Б»
☎57-12-12, 57-13-13, 54-08-08
Источник: https://vk.com/wall-51313913_233194
Пост
№3270, опубликован
7 июн 2023
интересно
не интересно
интересно / не интересно